This content is also available in:
English
Italiano
Português
Deutsch
Čeština
Türkçe
Tabloul clinic ?i paternul de cre?tere a cancerului de col uterin invaziv este variabil. Tumoarea poate fi polipoid?, papilomatoas? sau fungoas?, sau ea poate fi neted? sau ulcerativ? (Figura 4.7). Ini?ial, majoritatea formelor de cancere au o cre?tere local-infiltrativ?; ulterior se extind spre corpul uterului, în jos în vagin sau lateral în fornixurile pelviene. În cele din urm? tumoarea poate afecta organele adiacente, cum ar fi vezica urinar? sau rectul ?i eventual poate avea loc r?sp?ndirea metastatic? spre ficat ?i alte organe la distan??. Ganglionii limfatici pelvieni sunt afecta?i la începutul bolii ?i acest fapt se asociaz? cu un pronostic nefavorabil.
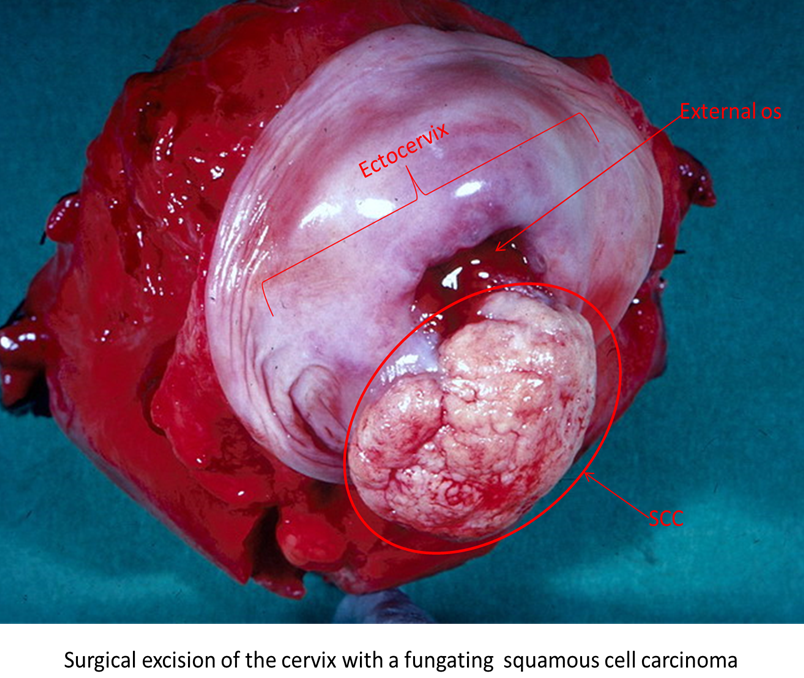
Cancerul de col uterin este diagnosticat cel mai frecvent la femeile cu vârsta cuprins? între 45 ?i 65 de ani, îns? acesta poate afecta ?i femeile foarte tinere (Austin & Zhao 2012). Mai multe tipuri de cancer detectate prin screening sunt diagnosticate într-o faz? incipient? din cauza rigurozit??ii programului de screening de col uterin, medicii clinicieni solicitând investiga?ii ulterioare în cazul în care femeile mai tinere prezint? simptome clinice, ?i introducerea testelor HPV pe frotiuri cervicale, care apar morfologic doar ca leziuni de grad sc?zut. Femeile cu cancer de col uterin invaziv adesea nu prezint? simptome în faza incipient? a bolii; acesta se poate manifesta prin sânger?ri postcoitale, intermenstruale sau postmenopauz?. Durerile de spate sau hematuria sunt manifest?ri ale stadiului avansat al tumorii.
Stadiile cancerului de col uterin invaziv
Exist? cinci stadii clinice ale carcinomului de col uterin descrise de Federa?ia Interna?ional? de Obstetric? ?i Ginecologie (FIGO), dup? cum se arat? în Figura 4.8. de mai jos. Sistemul de clasificare stadial? FIGO este utilizat de oncologi pentru planificarea tratamentului. Sistemul TNM descrie tumoarea (T), afectarea ganglionilor limfatici (N) ?i prezen?a sau absen?a metastazelor (M) ?i este utilizat în rapoartele de histopatologie.

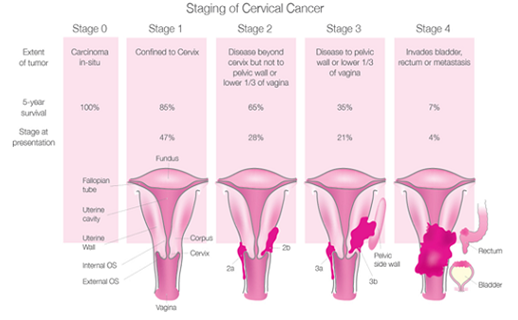
Stadiul 0 ?i stadiul I cuprind stadiile preclinice ale carcinomului de col uterin, în care screeningul colului uterin ?i colposcopia joac? un rol important în stabilirea diagnosticului, deoarece femeile, de obicei, nu prezint? simptome: cancerul nu este vizibil cu ochiul liber ?i poate fi detectat prin examen citologic. Carcinomul in situ este în prezent sinonim cu CIN3 (stadiul 0).
- Carcinoamele în stadiul IA sunt cunoscute ca „microinvazive” ?i sunt, de obicei, detectate prin examen citologic la femeile care nu prezint? simptome pe fundal de CIN3 extins.
- Carcinoamele în stadiul IA1 sunt definite ca invazii mai mici de 3 mm în adâncime ?i 7 mm în l??ime; cele mai mici leziuni sunt descrise ca „invazie stromal? precoce”.
- Carcinoamele în stadiul IA2 au o adâncime cuprins? între 3 ?i 5 mm ?i o l??ime mai mic? de 7 mm; ele prezint? un risc u?or mai mare de afectare a ganglionilor limfatici.
- Cancerele în stadiul IB1 pot fi simptomatice sau asimptomatice ?i sunt detectate prin screening (Andrea et al. 2012; Herbert et al. 2010).
Stadiile IB2 (mai mult de 4 cm), II, III ?i IV sunt asociate, de obicei, cu simptome clinice, cum ar fi sângerarea postmenopauz? sau postcoital? ?i cuprind stadiul invaziv clinic al bolii.
Supravie?uirea este direct legat? de stadiu. Supravie?uirea de cinci ani este de 100% pentru stadiul 0, 85% pentru stadiul I, 65% pentru stadiul II, 35% pentru stadiul III ?i 7% pentru stadiul IV.
- Printre cancerele în stadiul I, supravie?uirea este mai mare pentru carcinoamele în stadiul IA (practic 100%), decât în stadiul IB (complet invazive)
Tratamentul cancerului de col uterin
Tratamentul cancerului de col uterin depinde de mai mul?i factori. Principalul rezultat al tratamentului oric?rui tip de cancer este de a salva via?a ?i elimina tumoarea cât mai curând posibil. Cu toate acestea, pacientele diagnosticate la o vârst? timpurie ar putea dori s? aib? copii, ceea ce trebuie de luat în considerare în timpul planific?rii tratamentului.
Carcinomul in situ/CIN3 (Stadiul 0) necesit? o abla?ie local? sau o excizie a leziunii ?i a zonei de transformare (TZ) a colului uterin, fie prin diatermie, cu laser, prin excizia electrochirurgical? larg? cu ansa a zonei de transformare sau prin coniza?ie, în func?ie de m?rimea ?i amplasarea pe colul uterin (Figura 5.10) (Jordan et al. 2008; Prendiville 2009).
Cancerele în stadiul IA1 pot fi tratate prin coniza?ie, dac? întreaga leziune ?i CIN3 ce o înconjoar? pot fi excizate complet.
Trahelectomia sau îndep?rtarea complet? a colului uterin poate fi efectuat? în cazul cancerelor în stadiul IA2 sau IB1 cu o dimensiune mai mic? de 2 cm ca tratament de salvare a fertilit??ii.
Cancerele în stadiul IB se trateaz?, de regul?, prin histerectomie radical? cu sau f?r? p?strarea ovarelor în func?ie de vârsta pacientei.
Tratamentele standard pentru cancerul de col uterin avansat reprezint? histerectomia radical? ?i/sau radioterapia pelvian?. În cazul formelor avansate de cancer poate fi necesar? radioterapia ?i/sau chimioterapia. Stadiul clinic la momentul stabilirii diagnosticului afecteaz?, de asemenea, pronosticul pentru pacient?.
Tipurile histologice de cancer de col uterin
Organiza?ia Mondial? a S?n?t??ii (OMS) recunoa?te dou? tipuri histologice principale de cancer invaziv (OMS)
- Carcinomul scuamos (care constituie circa 85% din toate cazurile)
- Adenocarcinomul (care constituie circa 10-15% din toate cazurile)
Alte tipuri de carcinom includ carcinoamele adenoscuamoase, carcinomul adenoid chistic, tumorile neuroendocrine, tumorile mezenchimale, tumorile mixte epiteliale/mezenchimale ?i carcinomul metastatic, care constituie restul 3-5% din toate cazurile.
Concluzii la Capitolul 4
|

