This content is also available in:
English
Português
Contenuto di cellule benigne nei preparati citologici
Uno striscio citologico o su base liquida (LBC) che è stato correttamente prelevato con la spatola o lo spazzolino, conterrà una grande varietà di cellule epiteliali provenienti dall’epitelio squamoso non cheratinizzante, dalla zona di trasformazione e dal canale cervicale come descritto nella sezione su anatomia, istologia e funzione della cervice uterina.
Uno striscio cervicale benigno o un preparatoLBC conterrà:
Cellule epiteliali squamose dall’ectocervice
- Cellule squamose superficiali
- Cellule squamose intermedie
- Cellule squamose parabasali
- Cellule navicolari
Epitelio colonnare del canale endocervicale
- Cellule endocervicali
Cellule squamose metaplastiche della zona di trasformazione
Flora commensale vaginale
- Lactobacilli, Gardnerella vaginalis, Leptothrix vaginalis
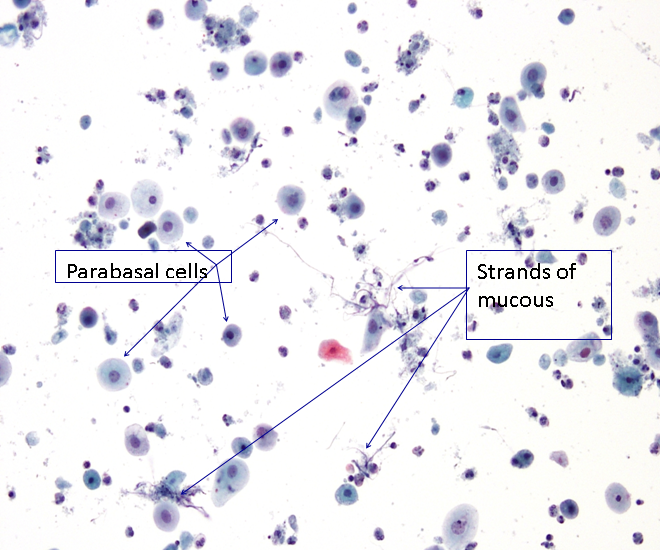
Muco cervicale
Uno striscio cervicale benigno o un preparato LBC potrebbe contenere
Cellule endometriali esfoliate (in base alla fase del ciclo mestruale)
- Cellule epiteliali
- Cellule stromali superficiali
- Cellule stromali profonde
Istiociti, leucocitie globuli rossi
Contaminanti
- p.es. spermatozoi, granuli di talco
Pattern citologico di base
Il tipo di cellule epiteliali viste in uno striscio cervicale è determinatoda:
- Il grado di maturazione dell’epitelio cervicale
- La posizione della giunzione squamocolonnare
- La presenza di alterazioni metaplastiche nella zona di trasformazione
- La fase del ciclo mestruale in cui è stato prelevato il campione
- Gli effetti degli ormoni in gravidanza, dei contraccettivi orali o della terapia ormonale di supporto
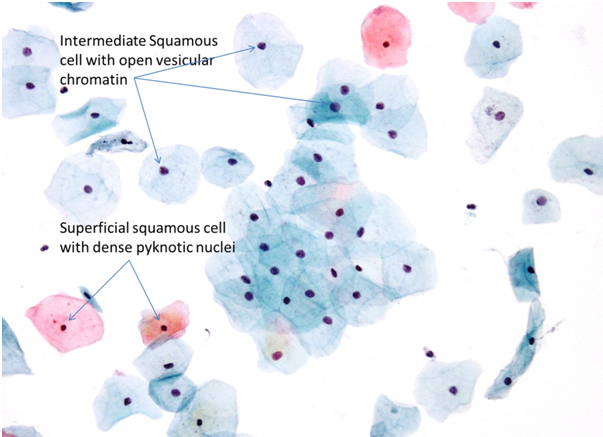
Cellule squamose superficiali
Sono grandi cellule poligonali con dimensioni che variano tra i 40 e i 60 micron, i nuclei sono centrali, picnotici e il citoplasma abbondante, traslucente, eosinofilo/cianofilo e può contenere granuli cheratoialini.Negli strisci cervicali o vetrini LBC, le cellule squamose superficiali si presentano come cellule singole ben definite.
Cellule squamose intermedie
Di dimensioni simili alle cellule squamose superficiali, le cellule intermedie hannodei nuclei centrali vescicolosi lievemente più larghi, la cromatina mostra un pattern uniforme e fine e il citoplasma è abbondante, trasparente, cianofilo/eosinofilo. Le cellule squamose intermedie si possono presentare singole o in aggregati.
Le cellule navicolari, che rappresentano una variante delle cellule intermedie, spesso si riscontrano durante la gravidanza o nel post-partum. Le cellule si presentano a forma di “nave” con un bordo esterno spesso, citoplasma cianofilo/eosinofilo e nuclei eccentrici. Il citoplasma centrale marrone/giallastro indica la produzione di glicogeno.
- Le cellule navicolari si riscontrano in presenza di alti livelli di progesterone che portano le cellule squamose superficiali a sfaldarsi più facilmente: perciò si possono vedere anche quando viene usato come contraccettivo solo il progesterone.
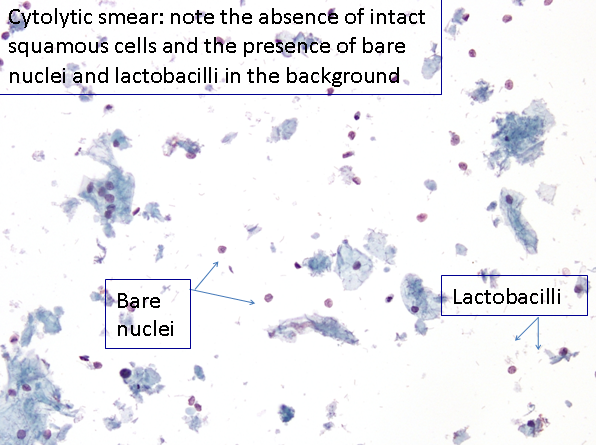
- Le cellule intermedie spesso vanno incontro a citolisi. Questo è un normale processo fisiologico in presenza di lactobacilli soprattuto nelle fasi finali del ciclo o con pillole contraccettive di solo progesterone. Questo risulta nella presenza di nuclei nudi nel preparato.
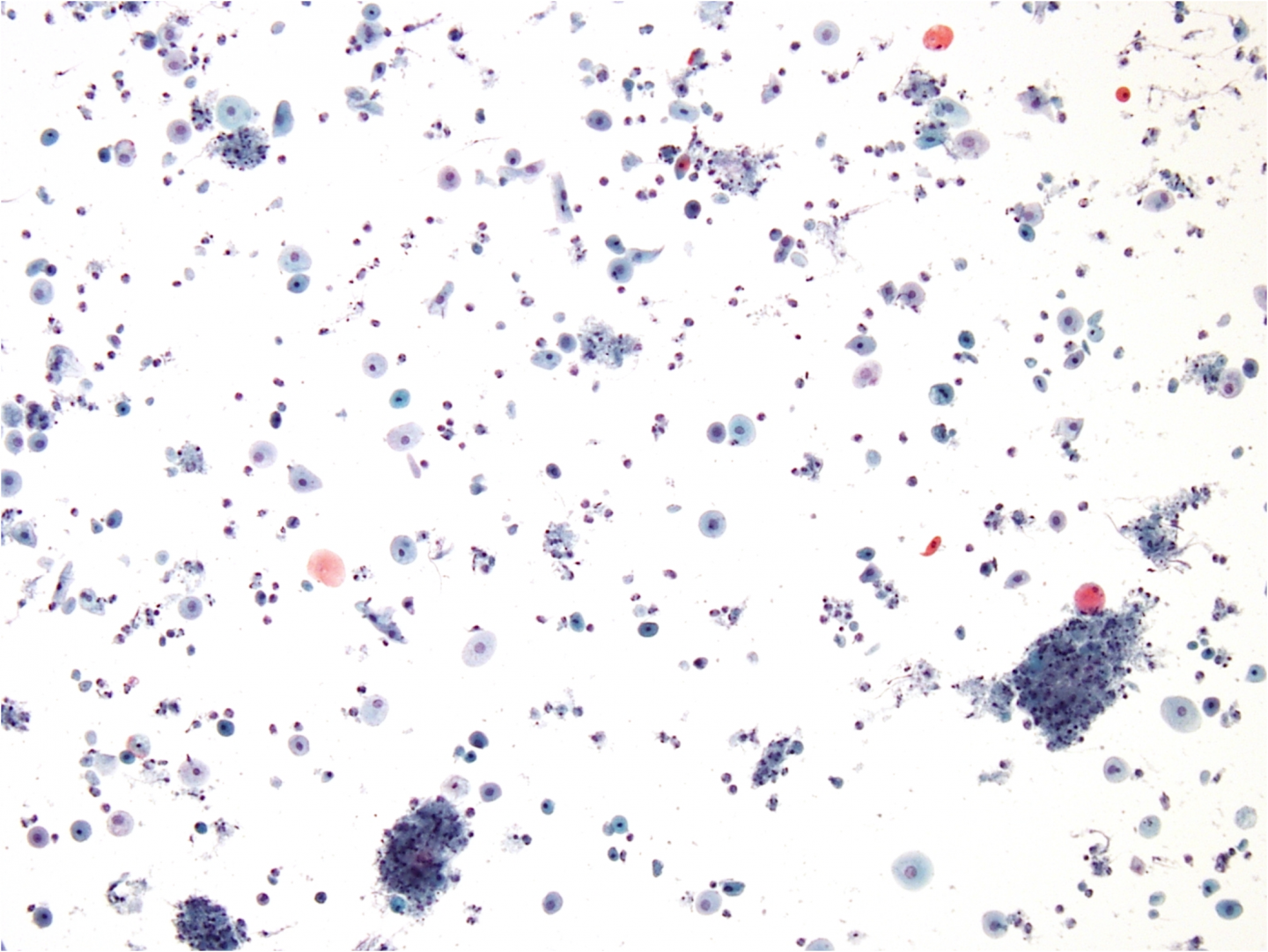
Cellule squamose parabasali
Le cellule squamose parabasali sono piccole cellule squamose immature tonde o ovali. Le cellule hanno un grande nucleo centrale vescicoloso con una cromatina fine e uniforme e un citoplasma denso cianofilo. Le cellule possono presentarsi sia singole che in gruppi.
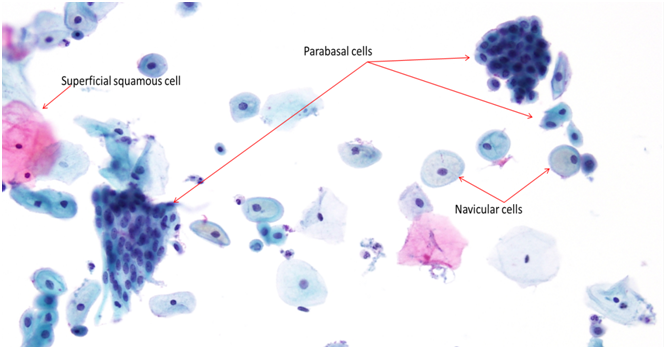
Cellule squamose parabasali Le cellule squamose parabasali sono piccole cellule squamose immature tonde o ovali. Le cellule hanno un grande nucleo centrale vescicoloso con una cromatina fine e uniforme e un citoplasma denso cianofilo. Le cellule possono presentarsi sia singole che in gruppi.
Cellule squamose anucleate
Le cellule squamose anucleate sono esattamente cellule squamose senza nucleo. Queste non esfoliano normalmente dalla cervice o dalla vagina, ma sono presenti nel terzo inferiore della vagina e vulva. La loro presenza può indicare:
· Paracheratosi e ipercheratosi (leucoplachia) dell’ectocervice.
· Contaminazione dello strisco cervicale con il campionamento dalla vulva o dal terzo inferiore della vagina.
· Risposta infiammatoria.
· Rottura delle membrane fetali p.e.squame fetali anucleate.
· Il campione è uno striscio vulvare.
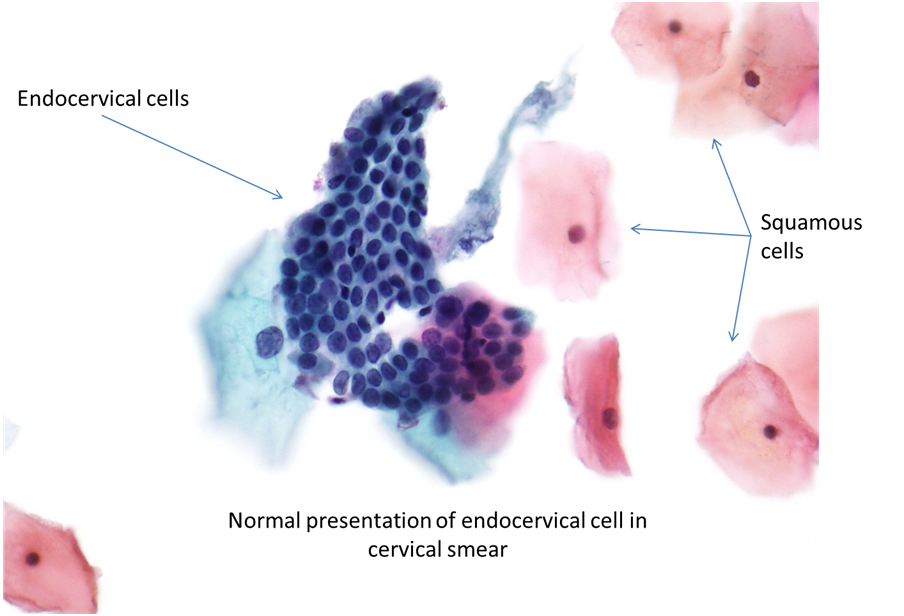
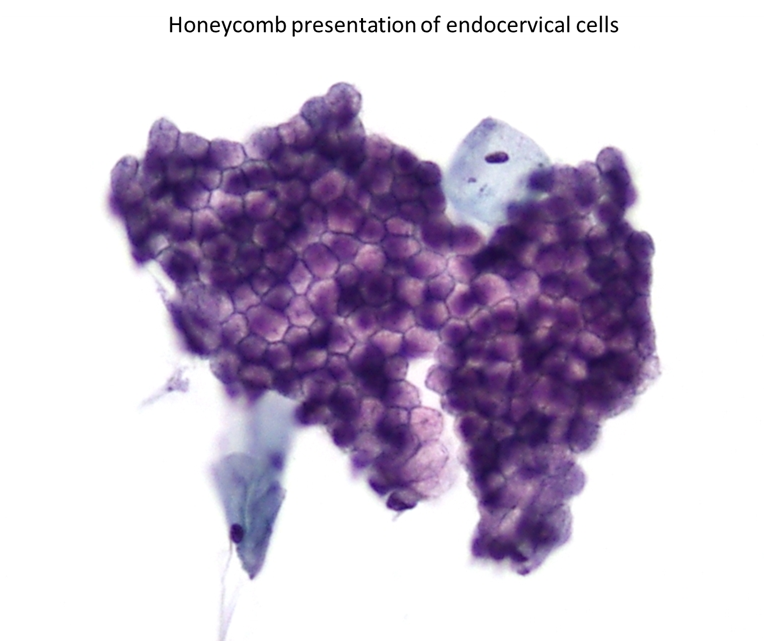
Cellule endocervicali
Le cellule endocervicali sono le cellule epiteliali dell’endocervice. Possono essere viste singolarmente, in strisce a “palizzata” o come fogli piatti con una architettura molto regolare. Occasionalmente, l’effetto ad alveare si può riscontrare in fogli piatti di cellule endocervicali contenenti abbondante muco. Il nucleo è situato alla base con cromatina fine o granulare, uniformemente distribuita. La multinucleazione e l’aumento delle dimensioni del nucleo si vede spesso nelle infezioni, incluso l’HPV, e nella gravidanza. Le cellule sono colonnari e simmetriche lungo il piano longitudinale. Il citoplasma è descritto come delicato ed è spesso vacuolato e può contenere una coda di citoplasma che rappresenta un residuo di membrana basale.
Metaplasia
Metaplasia precoce
Le cellule metaplastiche precoci si formano dalla proliferazione di cellule basali o di riserva. Non esfoliano normalmente, così se sono presenti in uno striscio, indica che sono state prelevate direttamente. Proprio per questo, le cellule metaplastiche precoci appariranno come frammenti di tessuto. Le cellule sono piccole con un elevato rapporto N/C, cromatina fine, uniformemente distribuita e una sottile membrana nucleare, ben definita e potrebbero essere ancora adese alle cellule endocervicali adiacenti.
Metaplasia squamosa immatura
Le cellule metaplastiche immature possono comparire negli strisci cervicali come cellule singole o in fogli (spesso nei preparati LBC, a causa dell’agitazione meccanica). Le cellule immature metaplastiche hanno la tendenza a mantenere una forma colonnare (trasformandosi da cellule ghiandolari a squamose), hanno un elevato rapporto nucleo/citoplasmatico (N:C) con cromatina granulare grossolana e nucleoli eosinofili prominenti. Talvolta possono essere notate anche delle figure mitotiche.
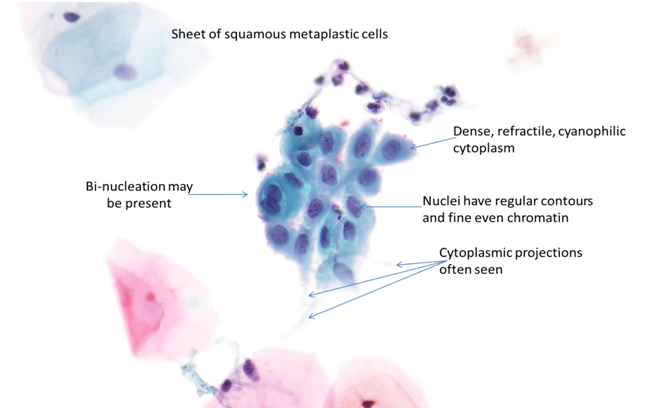
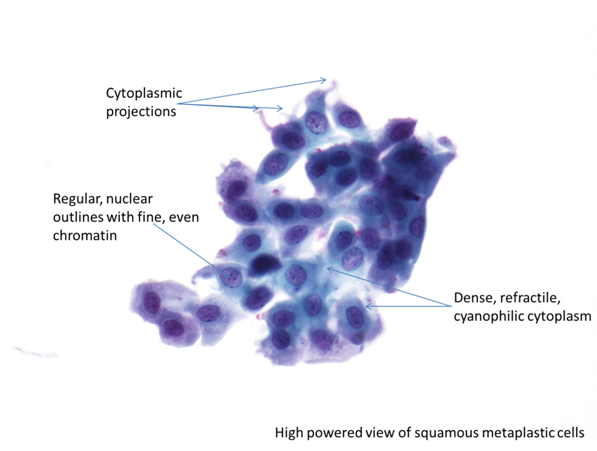
Metaplasia squamosa matura
Le cellule metaplastiche squamose mature hanno forma da ovale a poligonale (si sono trasformate in unacellula di tipo squamoso); hanno contorni citoplasmatici acuti con un citoplasma denso cianofilo. I ponti intercellulari possono vedersi come delle dita citoplasmatiche o delle proiezioni. Quando le cellule metaplastiche mature sono viste singolarmente o in fogli, sono difficili da distinguere dalle cellule parabasali.
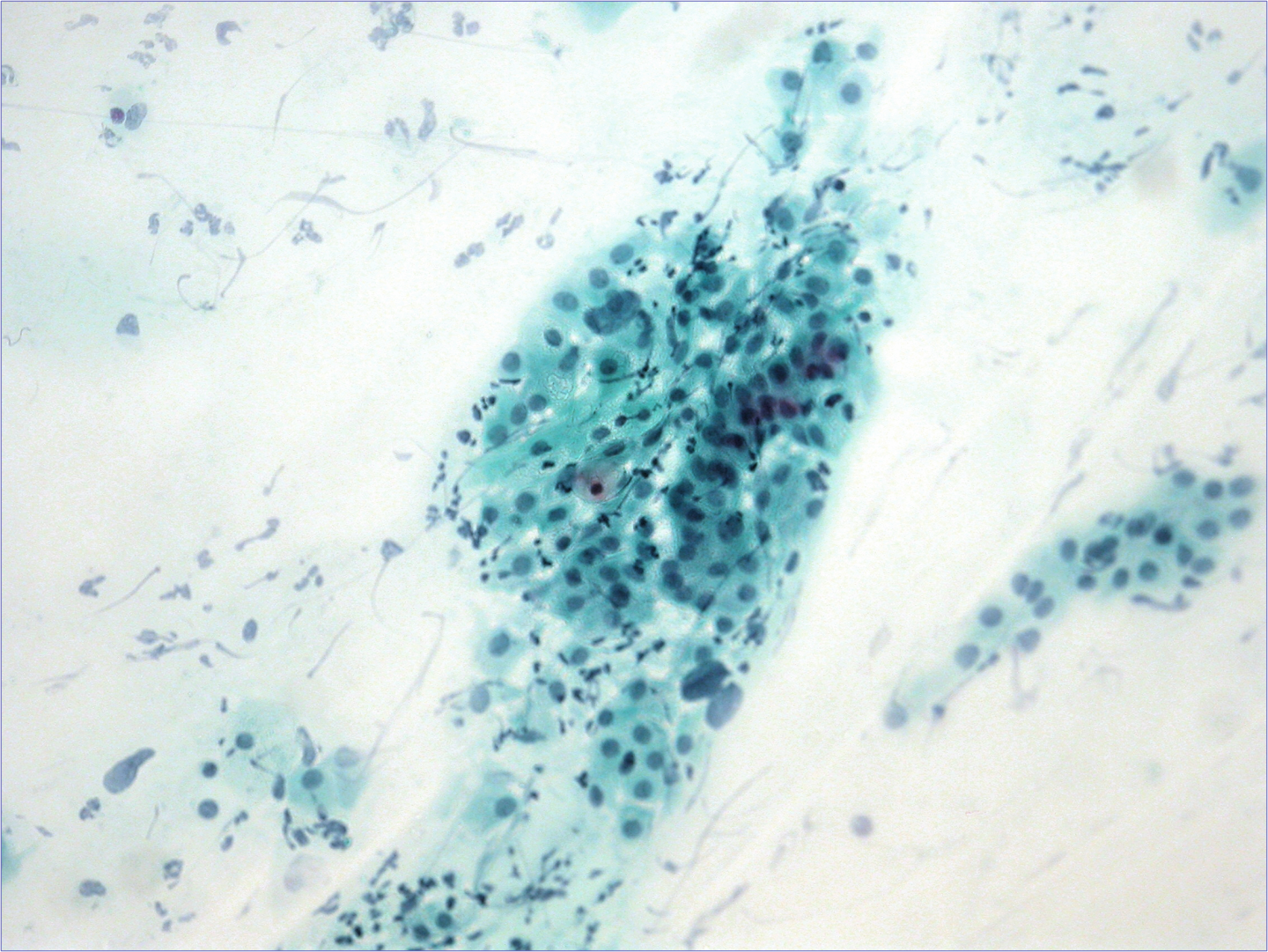
Campionamento della zona di trasformazione
Se la zona di trasformazione (ZT) è campionata correttamente, nello striscio cervicale saranno presenti cellule endocervicali o cellule squamose metaplastiche. L’esaminatore dovrà tenere in considerazione l’età e lo stato ormonale della paziente oltre al fatto che la posizione della giunzione squamoconnare (JSC) varia durante la vita riproduttiva della donna.
Normalmente uno striscio contiene tra l’1 e i 10 gruppi di cellule endocervicali (un gruppo è un cluster di 10 cellule): un gruppo è sufficiente per considerare campionata la zona di trasformazione.
Dopo la menopausa, la JSC ritorna all’interno del canale endocervicale dove la spatola o lo spazzolino difficilmente possono raggiungerla e così gli strisci post-menopausali raramente contengono cellule endocervicali. Strisci presi in presenza di un ectropion contengono abbondanti cellule endocervicali benigne. Cellule metaplastiche immature si trovano in giovani donne fertili o a seguito di un trattamento alla cervice; sono rare nelle pazienti più anziane.
Figura 9b-4 (a-d). Campionamento della zona di trasformazione
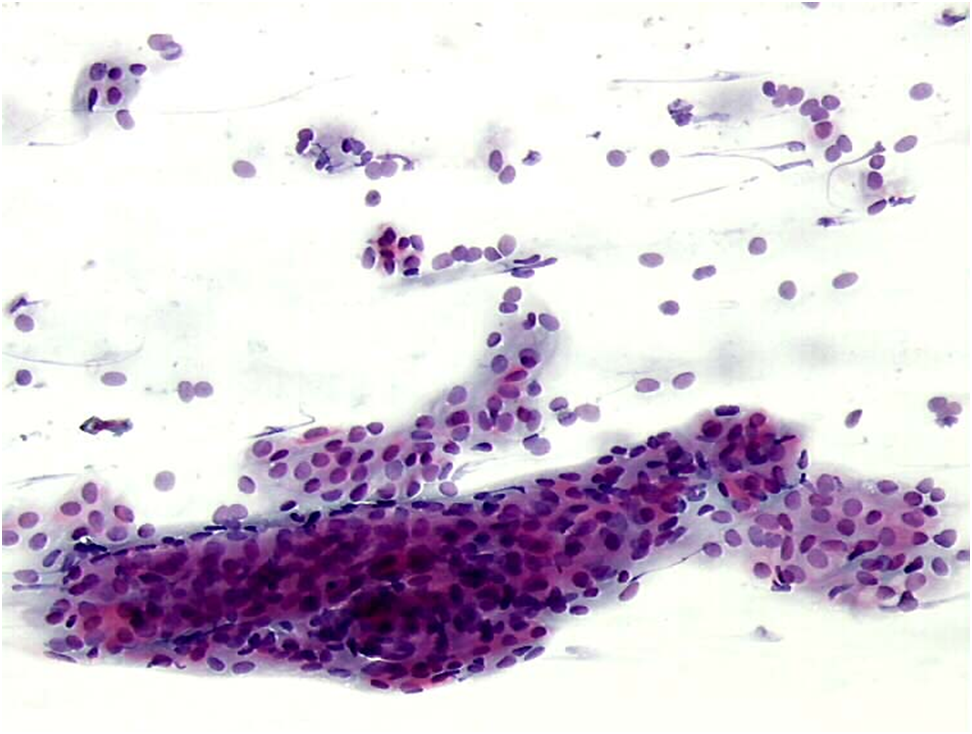
Cellule endometriali
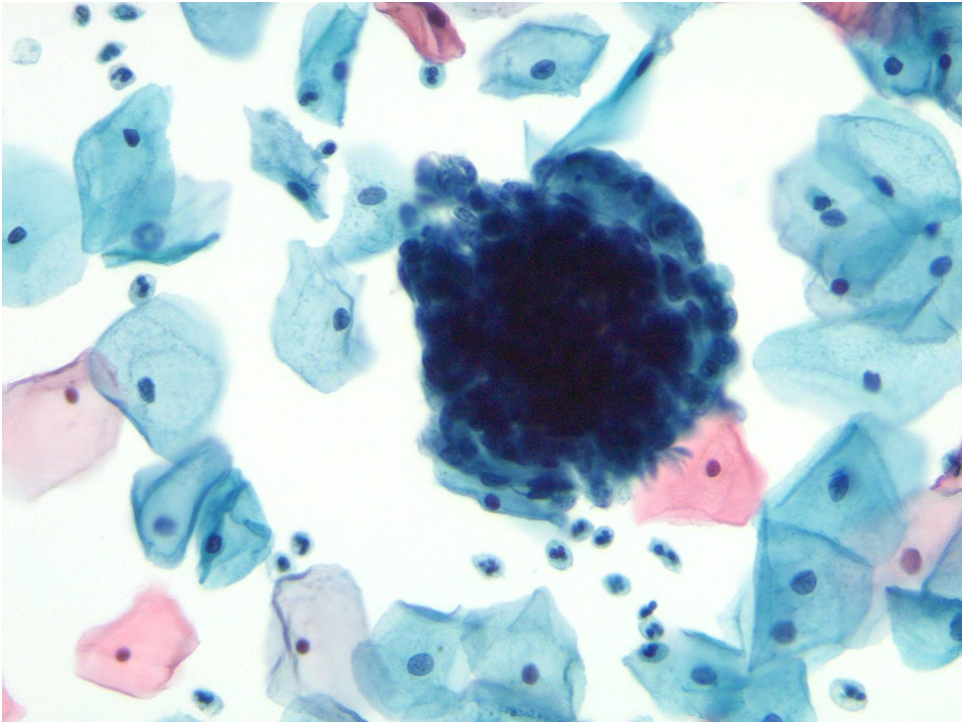
Le cellule endometriali dovrebbero essere presenti in teoria attorno ai giorni 0-12 del ciclo mestruale ma spesso si possono riscontrare a seguito di alcuni cambiamenti fisiologici e patologici come il sanguinamento uterino disfunzionale, il polipo endometriale, l’iperplasia, il dispositivo contraccettivo intrauterino (IUD) o un carcinoma endometriale ben differenziato.
Le cellule epiteliali possono esfoliare singolarmente o in gruppi tridimensionali spesso chiamati “formazioni a mora”. Le cellule endometriali hanno un alto rapporto N:C con un delicato citoplasma cianofilo (a volte difficile da visualizzare). I nuclei hanno una cromatina grossolana, uniformemente distribuita e un singolo piccolo nucleolo.
Anche se l’aspettotipico tridimensionale è presente, queste cellule possono essere confuse con gruppicellulari ipercromatici e affollatipresenti nelle lesioni squamose intraepiteliali di alto grado, sopratutto nel CIN3.[Link al Capitolo 10 – Pitfalls]
Poichè le cellule endometriali possono essere un segno patologico in una donna in post-menopausa, la loro presenza dovrebbe essere discussa e consigliato all’esaminatore di intraprendere ulteriori indagini.
Figure 9b-5 (a-c)
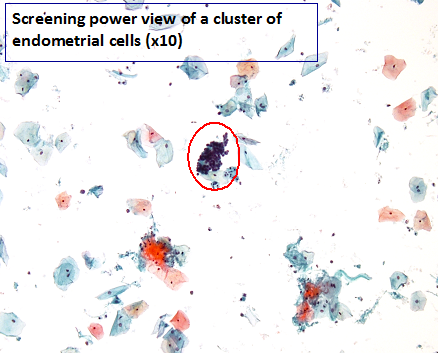
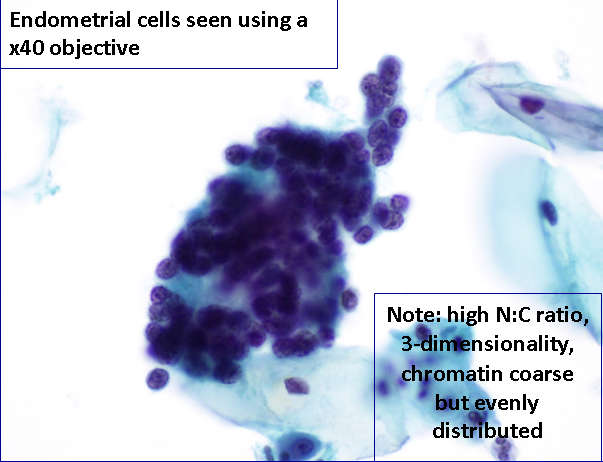
Cellule endometriali
Le cellule endometriali dovrebbero essere presenti in teoria attorno ai giorni 0-12 del ciclo mestruale ma spesso si possono riscontrare a seguito di alcuni cambiamenti fisiologici e patologici come il sanguinamento uterino disfunzionale, il polipo endometriale, l’iperplasia, il dispositivo contraccettivo intrauterino (IUD) o un carcinoma endometriale ben differenziato.
Le cellule epiteliali possono esfoliare singolarmente o in gruppi tridimensionali spesso chiamati “formazioni a mora”. Le cellule endometriali hanno un alto rapporto N:C con un delicato citoplasma cianofilo (a volte difficile da visualizzare). I nuclei hanno una cromatina grossolana, uniformemente distribuita e un singolo piccolo nucleolo.
Anche se l’aspettotipico tridimensionale è presente, queste cellule possono essere confuse con gruppicellulari ipercromatici e affollatipresenti nelle lesioni squamose intraepiteliali di alto grado, sopratutto nel CIN3.[Link al Capitolo 10 – Pitfalls]
Poichè le cellule endometriali possono essere un segno patologico in una donna in post-menopausa, la loro presenza dovrebbe essere discussa e consigliato all’esaminatore di intraprendere ulteriori indagini.
Figura 9b-6 a-c. Pattern tipico delle cellule atrofiche