This content is also available in:
English
Italiano
Čeština
Magyar
Polski
Definición de Aseguramiento de la Calidad, Control de Calidad y Estándares de Calidad
Aseguramiento de la Calidad = El proceso de construcción de medidas de control de calidad en un sistema que asegure un alto estándar de desempeño consistentemente.
Control de Calidad = El conjunto de medidas diseñadas para asegurar la precisión en la interpretación y reporte de los frotis cervicales.
Estándares de Calidad = Medidas del desempeño del laboratorio acordadas a nivel local, nacional o internacional que reflejan una buena práctica en citología..
Tipos de aseguramiento de calidad
Los sistemas de Aseguramiento de la Calidad puede ser internos o externos
Sistemas de Aseguramiento de la Calidad Internos (IQA) se aplican por el laboratorio diariamente, tales como revisiones regulares de la información que se almacena e introducción de evaluaciones por niveles.
Sistemas de Aseguramiento de la Calidad Externos (EQA) Sistemas de Aseguramiento de la Calidad Externos (EQA) se aplican por un cuerpo regulatorio externo p. ej esquemas de evaluación de competencia, acreditación.
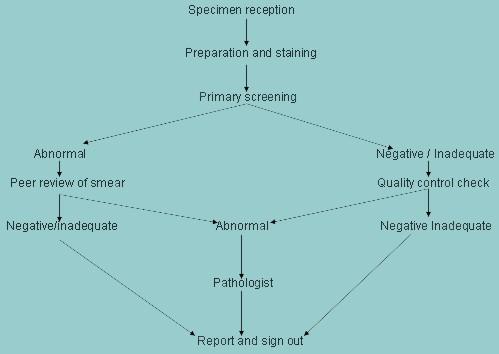
Medidas del aseguramiento de la calidad internas a ser tomadas diariamente
| Errors encountered | IQA measures | |
| Specimen reception | ||
| Errors at the point of reception are usually due to mismatching of smears and request forms. |
|
|
| Specimen processing | ||
|
|
Poor quality staining and fixation is the single most likely cause of errors of reporting cervical smears. |
|
| Specimen interpretation | ||
| The commonest error is false negative reporting |
|
|
El análisis de frotis cervicales es una tarea especializada repetitiva que requiere alta concentración por parte del examinador quien debe detectar un relativamente pequeño número de células anormales entre las muchas miles de células epiteliales normales en la muestra. Como consecuencia el riesgo de reportar un falso negativo es muy alto. Todos los laboratorios de citología deben tener en práctica medidas para asegurar la calidad y reducir el riesgo de informes falsos negativos.

